手足のふるえ
| ふるえの原因となる代表的な疾患 | |
|---|---|
| 変性疾患 | パーキンソン病、皮質性小脳萎縮症、遺伝性脊髄小脳変性症、多系統萎縮症、進行性核上性麻痺、アルツハイマー病、脳血管性認知症、脳血管性パーキソニズム |
| その他の神経疾患 | 本態性振戦、てんかん、小脳炎、自己免疫性脳炎、クロイツフェルト-ヤコブ病、ハンチントン病、Chiari奇形、正常圧水頭症、脳卒中、脳腫瘍 |
| 全身疾患に伴うもの | 敗血症、尿毒症、甲状腺疾患、ビタミン・微量元素欠乏、アルコール依存症など |

手足のふるえの原因となる疾患は、パーキンソン病以外にも数多くあり、年齢やふるえの部位、ふるえ以外の症状の有無で原因となる疾患の鑑別が大きく異なります。原因疾患の診断には、症状や経過などの問診、神経学的診察が最も重要です。また、MRI、核医学などの追加検査、中核病院を受診する必要があるか、治療方針に関しても、患者様と相談しながら決めていきます。手足のふるえでお困りの方、パーキンソン病が心配な方などはご相談ください。
手足の震えに関連する疾患について執筆した論文
- A Case of Subacute Combined Degeneration of Spinal Cord Diagnosed by Vitamin B12 Administration Lowering Methylmalonic Acid 2020/01
- Stratification of disease progression in a broad spectrum of degenerative cerebellar ataxias with a clustering method using MRI-based atrophy rates of brain structures. 2017/06
- MRI-based Annual Cerebellar Volume Atrophy Rate as a Biomarker of Disease Progression in Patients with Cerebellar Degeneration 2016/12
- MRI-based cerebellar volume measurements correlate with the International Cooperative Ataxia Rating Scale score in patients with spinocerebellar degeneration or multiple system atrophy. 2016/08
- Overnight Monitoring of Turnover Movements in Parkinson's Disease Using A Wearable Three-Axis Accelerometer 2016/06
パーキンソン病とは
パーキンソン病とは?
50歳以上の方に発症することが多く、年齢と共に増加する病気です。稀な病気ではなく、日本では15万人以上の患者さんがおり、今後、更に患者数が増えていくことが予想されています。
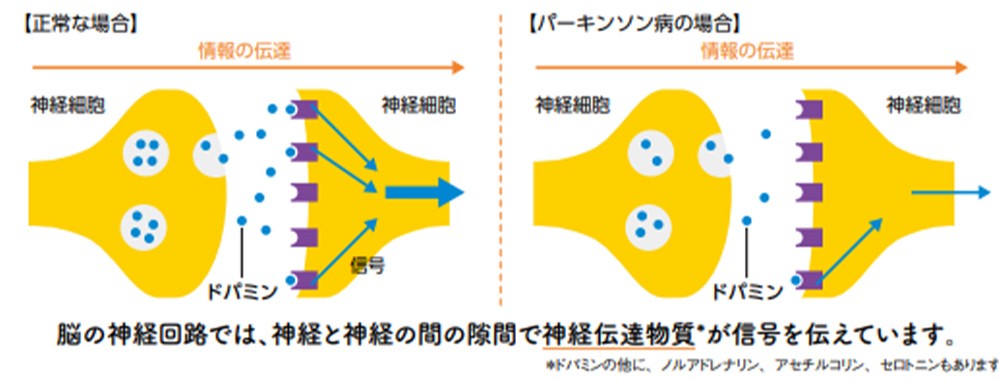
パーキンソン病の方では、α-シヌクレインという異常な蛋白質が神経細胞に蓄積し、レビー小体が形成されることで、パーキンソン病を発症すると考えられています。脳の黒質という部分などの神経細胞が主に障害され、ドパミン、ノルアドレナリン、セロトニンなどの神経伝達物質が減少し、体の筋肉を動かす神経がうまく働かなくなり、動作緩慢(体の動きが鈍い)、振戦(顔面や手足が震える)、固縮(手足の関節が固くなる)、姿勢反射障害(転びやすい、体が傾く、ふらつき)などの症状が出現します。
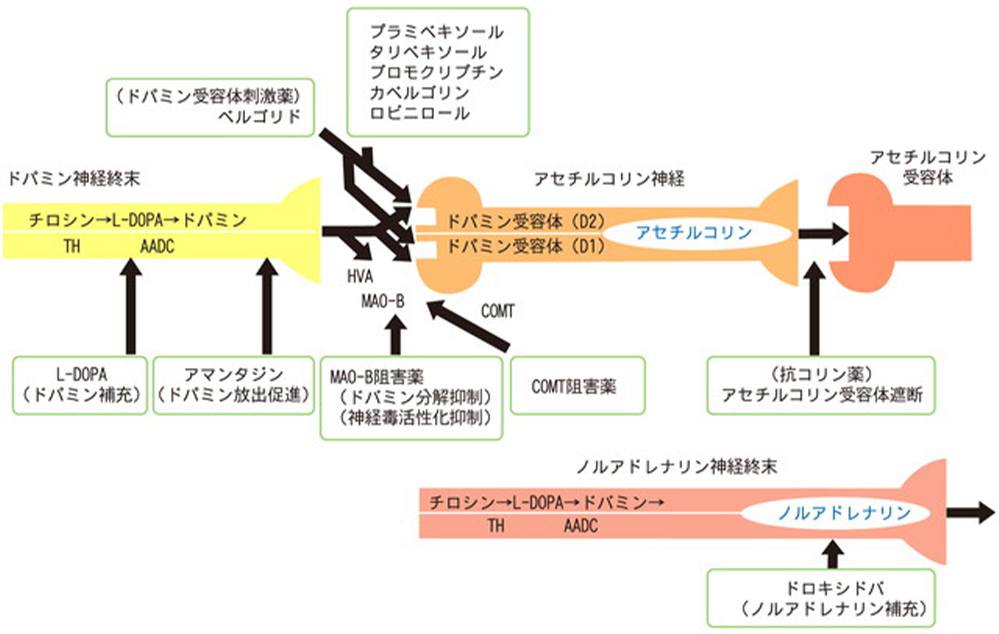
パーキンソン病では、減少したドパミンを補充する薬剤、ドパミンが体内で分解されにくくする薬剤などの内服で、症状が改善しますが、治療薬を長期間使用していると、徐々に薬剤が効きづらい、効きすぎる、効果が切れやすいなどが生じやすくなります。現在、パーキンソン病の治療薬は20種類以上ありますが、悪心、幻覚、眠気などの副作用があるため、年齢、認知機能、症状、ライフスタイルに適した治療薬を選択する必要があります。
パーキンソン病は、高齢者に多い疾患であり、便秘、高血圧、糖尿病、心不全、脂質異常症、骨粗鬆症、不眠、アルツハイマー型認知症などの疾患を併存していることも多く、内服薬の種類が増えがちです。一般内科と脳神経内科で別々の医療機関や診療科目へ通院することは、ご本人、ご家族の負担になる場合もあります。当院では、患者さんの状態、生活環境をみて、患者さんやご家族が困っていることを相談しながら、一般内科、パーキンソン病をまとめて診療できるので、お気軽にご相談ください。
症状

パーキンソン病では様々な症状を認めますが、動作緩慢・無動(動作が遅い)症状は、必ずあります。その他では、振戦、固縮、姿勢反射障害などの症状が多く、動作緩慢と合わせてパーキンソン病の4大症状と呼ばれています。
動作緩慢以外の症状は、初期には目立たず、途中から出現する方もいらっしゃいますが、最終的には全ての症状がみられる場合が多いです。最近では、嗅覚異常(匂いを感じにくい、変なにおいがする)、便秘、血圧が下がりやすい(起立性低血圧)、頻尿、幻覚、認知症(レビー小体型認知症)、レム睡眠行動異常)、レストレスレッグス症候群(別名:むずむず脚症候群。脚の内側がむずむずと不快になり、脚を動かすと和らぐ)などの症状で発症し、パーキンソン病と後に診断される方が多いことがわかっています。
中でも、パーキンソン病の方は、パーキンソン病と同様にレビー小体が蓄積するレビー小体型認知症を合併することが頻繁にあり、両者には共通する症状が多くあります。しかし、アルツハイマー型認知症、脳血管性認知症、内服薬の副作用、内科疾患の合併により認知機能障害が出現しているケースもあるため、適切な診断、治療が重要です。
パーキンソン病が心配な方は、ご相談ください。
動作緩慢(動作が遅い)
- 動作がゆっくりになり、行動に時間がかかる。
- 顔の表情筋の動きもゆっくり小さくなり、表情が乏しく、眼の瞬きが少なくなる。
- 話し方が遅く、小声になり、ろれつが回らない。
固縮(強剛)
- 手足、体幹の筋肉がこわばって固くなり、自分でスムーズに動かしにくくなる。
- 無意識のうちに筋肉がこわばり、力がうまく抜けない。
安静時振戦
- 力を抜いた時、緊張した時に、精神的負荷がかかった場合に、顔や手足が震える。
- 初期には、片側のみの手足が震え、進行期にも左右差がある。
歩行障害
- 腕の振りが小さくなり、歩幅が小さくなり、足が上がりくい。
- 方向転換がうまくできない。
- 歩き出すと止まらなくなり、突進する。
姿勢反射障害
- 転びやすい。
- 背中から前かがみの姿勢になる。
- 立位、座位で前後左右へ傾きやすくなる。
睡眠の異常
- 寝付きが悪く、すぐに起きてしまう。
- 寝返りの回数が減る。
- 睡眠時に大声を出す、手足を激しく動かす、寝言をいう(レム睡眠行動障害)。
精神症状、認知機能障害
- 生々しく、実在感のある幻覚。
- 急に受け答えできなくなる、気分にムラがあるなど、意識レベルの変動が大きい。
- 抗精神病薬が過剰に効く。
- 抑うつ症状、気分の落ち込み。
消化器症状
- 頑固な便秘、悪心、食欲不振、下痢。
- 唾液の量が、増加する。
- 食べ物が飲み込みにくい。
診断
パーキンソン病の確定の診断には、脳細胞などの生検検査(細胞を体内から取り出し、顕微鏡で観察し、病理学的に判定する検査)でのα-シヌクレイン、レビー小体の神経細胞への蓄積の証明が必要ですが、ほんどのケースでは、生前に生検検査での診断を行うことはできません。
多くの場合には、症状、経過の問診、神経症状の診察、採血検査、頭部MRI検査、核医学検査(DaT Scan検査、MIBG心筋シンチグラフィー)、ポリソミノグラフィー検査などを行い、脊髄小脳変性症、多系統萎縮症、進行性核上性麻痺、大脳皮質基底核変性症、本態性振戦、薬剤性パーキソニズム、脳血管性パーキソニズムなどのパーキンソン病と類似した症状を認める疾患と鑑別を行い、診断を行います。
典型的な症状、経過の方では、表情、話し方、歩行状態、手足の震えなどの神経症状や問診内容から、すぐに診断がつくケースもあり、診察室に入る際の歩き方、表情、手の震え方のみで、診断が可能な場合もあります。しかし、逆に、初期段階には診断が難しく、経過をみながら診断していくケース、途中で診断が変更になるケースもあります。
パーキンソン病の診断では、各種検査はあくまで診断補助であり、診断には、症状、経過の詳細な問診、神経症状の診察が欠かせません。
治療
近年、新しいパーキンソン病の治療薬が続々と登場し、治療選択肢が増加しています。
しかし、パーキンソン病の内服治療薬は、吐き気、眠気、幻覚、精神症状の悪化、突発性睡眠、心臓弁膜症などの副作用を起こすことが、他の疾患の治療薬より多いため、注意が必要です。内服薬以外でも、貼り薬、Duodopa治療(専用ポンプとチューブを用いて、カセットに入った薬剤を、小腸へ持続的に投与する治療)、脳深部刺激療法(脳に電極を植え込み、電気刺激をする手術治療)なども行われています。
また、パーキンソン病の方では、食事量低下、運動不足により、サルコペニア、フレイルを合併しやすいため、薬剤だけに頼らず、適度な運動、食事も、運動機能の改善には重要です。転倒予防のために自宅をバリアフリーにする、手すりをつける、布団からベッドにする、誤嚥予防のために、食事を飲み込みやすいものへ変更するなど生活環境の調整も欠かせません。
パーキンソン病は、高齢者に多い疾患であり、高血圧、糖尿病、心不全、脂質異常症、骨粗鬆症、不眠、アルツハイマー型認知症などの疾患を併存していることも多く、内服薬の種類が増えがちです。また、一般内科と脳神経内科で、別々の医療機関や診療科目へ通院することは、ご本人、ご家族の精神的、肉体的な負担になる場合もあります。当院では、患者さんの状態、生活環境をみて、患者さんやご家族が困っていることを相談しながら、一般内科、パーキンソン病をまとめて診療できるので、お気軽にご相談ください。
本態性振戦とは
概念・疫学:手や顔面のふるえを生じる疾患で、人口の2.5-10 %程度と多くの患者様がいらっしゃいます。若い人から高齢者まで様々な年代の方に発症し、20歳代と60歳代にピークがあります。また、家族に本態性振戦がある人は発症しやすいことが報告されています。
症状
手を中心に症状を認めますが、顔面から頸部、腕、足にもふるえが起こる場合もあります。書字やコップをもつなどの動作時、緊張で悪化し、飲酒で改善することが知られています。
診断
症状、経過の問診、診察により診断します。他のふるえの原因となる疾患の除外が重要です。採血、頭部MRI検査を行う場合が多いです。
治療
βブロッカー ( アロチノロール、プロプラノロール)、プリミドン、ベンゾジアゼピン誘導体などの内服加療を行います。症状が十分に改善しない場合には、MRガイド下集束超音波療法(MRgFUS)、脳深部刺激療法、定位的視床破壊術、ガンマナイフ視床破壊術、高周波凝固手術(RF)などの外科的な加療を検討します。
