もの忘れ外来について
「もの忘れは、歳だから仕方ない。頭部MRI検査で問題ないから大丈夫。」
で終わらせていませんか?
日本国内の認知症の方は600万人、認知症の前段階の軽度認知障害 (MCI)
の方は400万におり、高齢化が進む我が国では、認知症は国民病です。もの忘れは、しわや白髪が増え、腰や膝が痛くなる、筋力が落ちるのと同様に、年を重ねると誰にでもみられる生理的な現象です。
もの忘れ外来では、生理的なもの忘れと、病的なもの忘れとの鑑別を行い、病的なもの忘れの場合には、原因診断、治療を行います。近年、様々な検査が可能になり、多くの認知症の原因疾患の早期診断、鑑別が可能になりました。しかし、認知症の病態や原因は分かっていないことも多く、認知症の診療には、患者さんご本人、ご家族へ症状、経過などのお話をよく聞くこと、神経学的診察が重要であることは、今も変わりません。
また、認知症の発症、進行予防には、内科的治療も重要です。内科疾患と認知症を、複数の医療機関、別々の診療科で診療することは、患者さん、ご家族の負担になっている場合があります。症状、内科疾患、認知機能、生活環境を総合的に判断して、内服薬の種類、服用時間を注意して治療を行うことが大切です。
ご本人やご家族が、心配なこと、困っていること、どの検査が必要かなどの相談も行っています。些細なことでも結構ですので、まずは気軽にご相談ください。
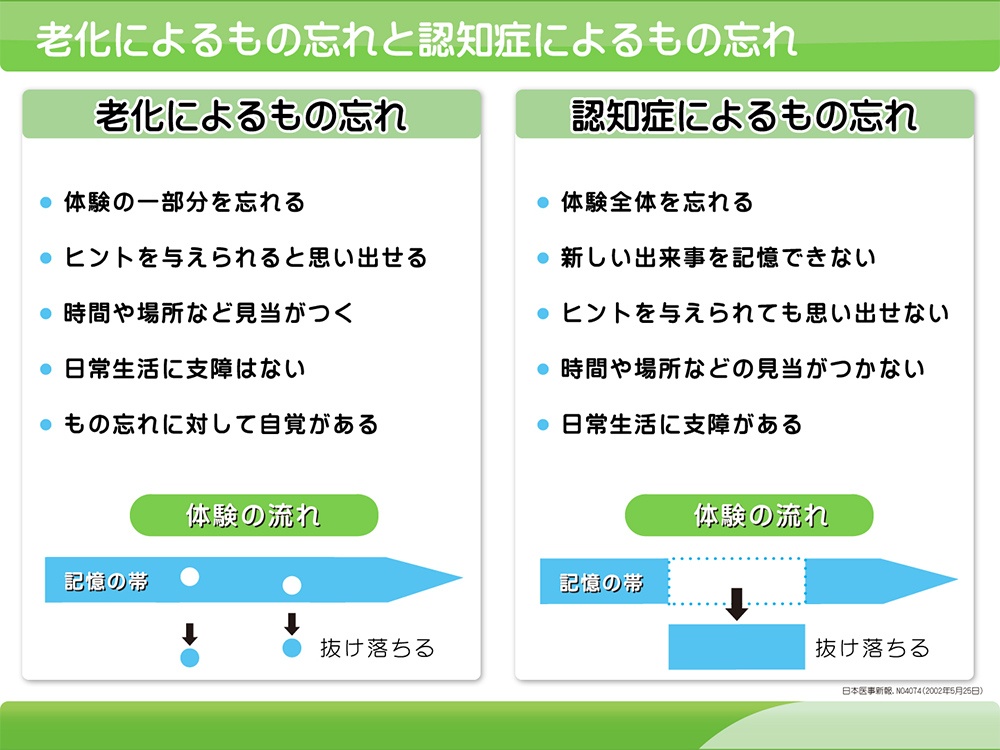
生理的なもの忘れと、病的なもの忘れの違い
日本認知症学会認定の認知症専門医、指導医、大学関連病院での認知症ケアチーム責任医師を務めてきた経験を生かし、患者さん、ご家族と相談しながら、認知症状、一般内科疾患などの併存症、生活環境を考慮した診療を行っていくよう努力していきます。ご本人、ご家族のもの忘れ、認知症で悩まれている方は、遠慮なくご相談ください。
- ご自身やご家族が、認知症、MCI(軽度認知障害)じゃないか心配。
- 他の医療機関での診断や治療に関して相談したい。
- 遠方や大きな病院へ通院するのが大変だから、みてほしい。
- 内科と認知症を継続して一緒に診療して欲しい。
- レケンビ (レカネマブ) の治療対象になるか判断してほしい (当院ではレケンビ投与はできません。治療対象と判断した場合は、投与可能な中核病院へご紹介します。)
どんな症状で相談すればいい?
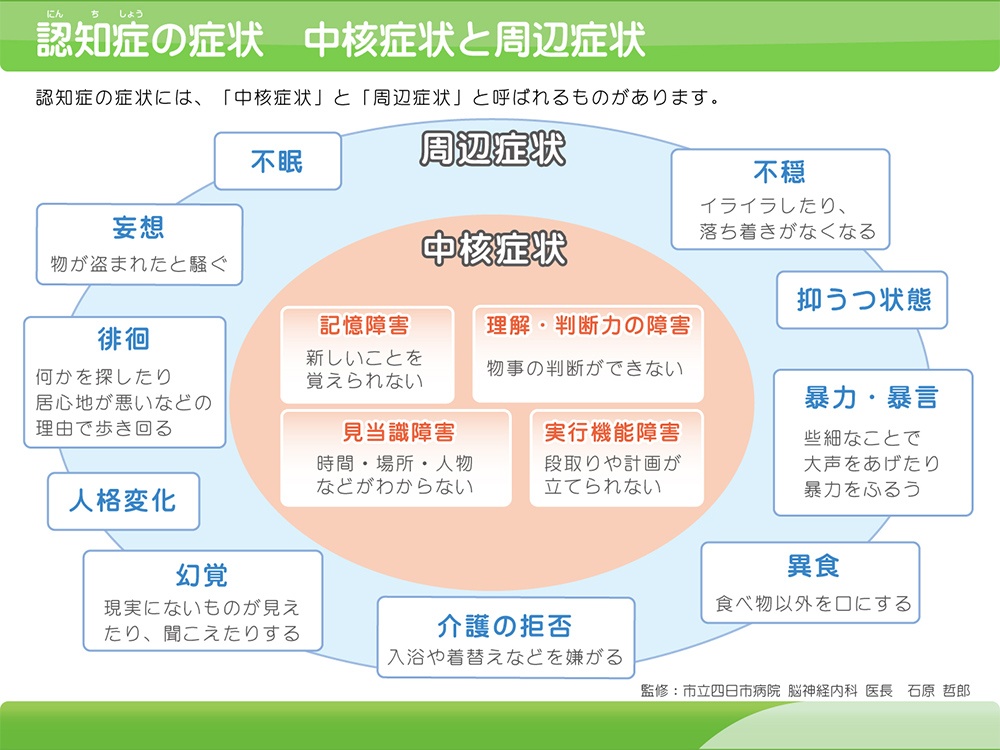
認知症の症状
現在、日本国内の65歳以上の方の15%が認知症です。更に増加する見込みで、2025年には認知症患者数は700 万人を超え、65 歳以上の 5人に 1人が認知症になると推測されています。認知症は、一度、正常に発達した知的機能が、脳の後天的な器質的変性により生じる症候群であり、持続的な認知機能の低下、記憶力の低下、思考・見当識・理解・学習など様々な大脳皮質機能の障害をきたし、日常生活に支障をきたす状態になる器質性疾患と定義されます。すなわち、認知症では、もの忘れだけではなく、注意力低下、複雑なことができなくなる、情報処理能力、判断力が落ちる、今までできていた作業ができなくなるなどの様々な症状を認めます。
1つでも症状があるから認知症というわけではなく、元々のキャラクター、年齢、併存疾患、表情、神経症状などを診察しながら、診断や治療が必要かを判断していきます。ご家族や身近な方で、もの忘れが目立って変だなと感じることはありませんか?
もしかしたら、それが認知症のサインかも知れません。認知症は早めに対応することで、症状を改善させ、進行を遅らせることができる場合があるので、まずはご相談ください。
もの忘れ以外の症状
下記の症状でも遠慮なく、ご相談ください。
- 何度も同じことを聞く
- 洋服がうまく着られなくない
- 部屋の片付けができない
- よく知った場所で道に迷う
- 落ち着きがない
- 怒りっぽくなる
- 食欲がない
- 意欲がわかない
- 幻覚がみえる、きこえる など
もの忘れ外来での診察の流れ
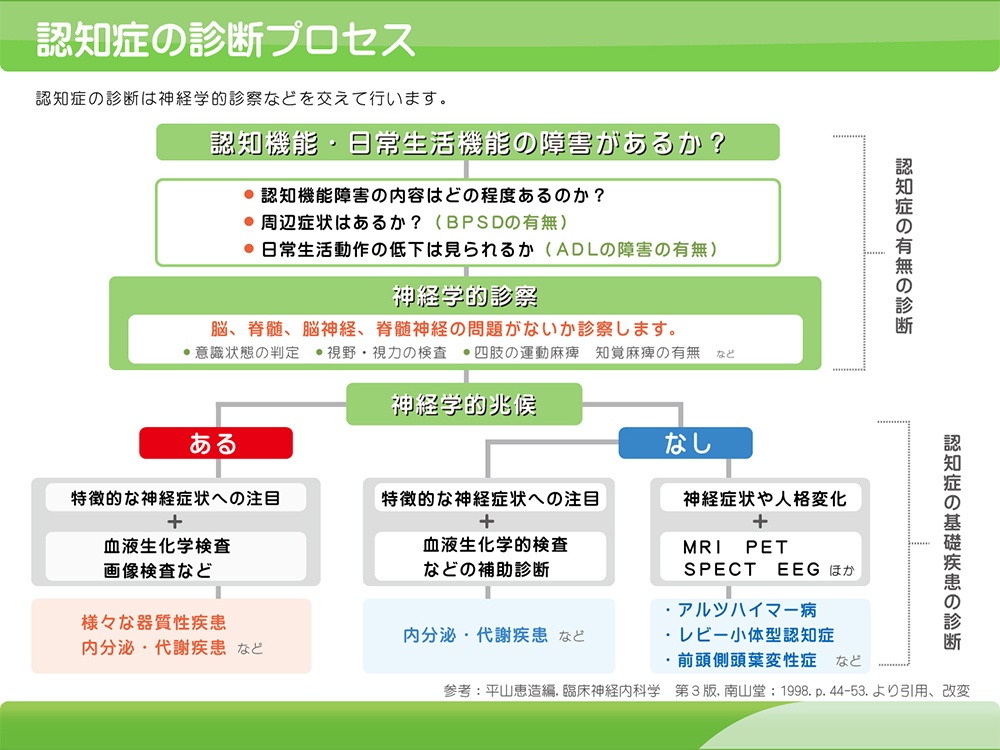

診断
認知症診療で、最も重要なのは、原因疾患の診断です。
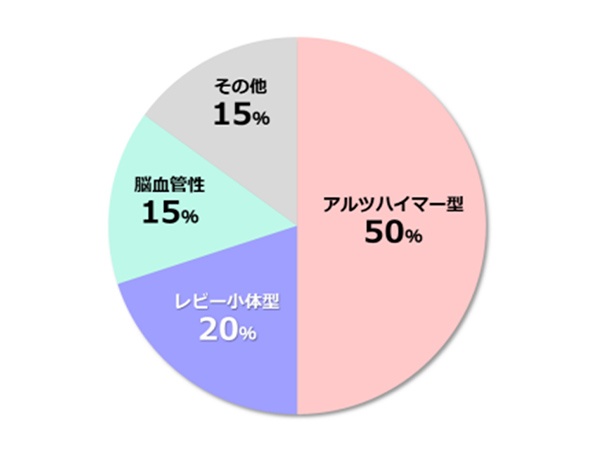
アルツハイマー型認知症、レビー小体型認知症、脳血管性認知症の3つを合わせて三大認知症と呼び、認知症全体の85%を占めます。
その他の認知症の原因疾患に関しては、嗜銀顆粒性認知症、ハンチントン舞踏病、進行性核上性麻痺、意味性認知症、大脳皮質基底核変性症、神経原性変化型老年認知症、肝性脳症、前頭側頭葉変性症、CADASIL、クロイツフェルト・ヤコブ病など様々な疾患があります。
認知症の原因疾患の中でも、正常圧水頭症、慢性硬膜下血腫、てんかん、ビタミン欠乏症(葉酸、ビタミンB1、ビタミンB12)、代謝性疾患(甲状腺機能低下症、橋本脳症、高血糖、低血糖)、電解質異常(Na、Ca、P)、感染症(結核、髄膜炎)、自己免疫疾患(自己免疫性脳炎、SLE、血管炎、多発性硬化症、サルコイドーシス)、薬剤性(睡眠薬、ステロイド、抗ヒスタミン薬、パーキンソン病治療薬、抗コリン薬、向精神病薬、鎮痛剤など薬剤の副作用)などは治療可能な疾患であり、認知症が全て治療できないわけではありません。
認知症の原因疾患の診断で最も重要なのは、問診と神経学的診察です。問診内容は、症状、経過、ご本人、ご家族が何にどれくらいに困っているか、他の疾患、薬剤の有無、生活環境、運動機能、現在の服薬状況、日常生活の様子などをお聞きします。問診後は、神経的診察を行い、神経症状やもの忘れの程度を判断します。
診察結果次第で、採血検査、脳波検査、頭部MRI検査、頭部MRI検査、核医学検査(SEPCT検査、心筋MIBGシンチ検査、ダットスキャン)、アミロイドPET検査などの追加検査や、中核病院を受診する必要があるか判断させていただきます。追加検査、中核病院での診療、入院が必要と判断した場合には、連携医療機関へご紹介させていただく場合もあります。
治療
認知症の症状は、 中核症状と周辺症状(BPSD: Behavioral and
Psychological Symptoms of
Dementia、認知症の行動・心理症状)の2つに大きく分けられます。
中核症状には、記憶障害、見当識障害、実行機能障害が含まれ、BPSDは、環境、身体の状況、心理的な要因などが誘因となり様々な症状を認めます。代表的なBPSDの症状としては、興奮、不穏、幻覚、物盗られ妄想、大声を出す、怒りっぽい、攻撃敵になる、暴力をふるう、昼夜逆転、同じ行動を繰り返す、うつ状態、眠れない、意欲が低下する、ひきこもる、食欲がないなどがあり、患者さん自身、ご家族や介助者の精神的、肉体的なストレスになる場合があります。
治療薬、ケア、生活環境の調整により、中核症状の進行が緩徐になり、BPSDが軽快し、患者さん、およびご家族のストレスや不安を軽減できる場合があります。しかし、認知症の治療薬は、嘔気、めまい、ふらつき、眠気などの副作用の頻度が他疾患の治療薬に比べて多いため、内服治療開始後にも状態の変化を観察しながら、慎重な内服薬の調整を行う必要があります。当院は、認知症の原因疾患の診断、患者さん、ご家族の希望、生活環境を考慮した上で、適切な治療薬を選択します。
我が国では、高齢化が進み、ご家族の誰かしらが認知症になることを、多くの方が一度は経験します。身近な方が、認知症になると、誰しもが、辛く悲しい気持ちになり、受け入れるのに時間がかかります。
しかし、患者さん自身も、心身共に衰え、若いときのように思い通りにならない、老化していく自分を受け入れなければならないことに対して、強いストレスや不安を感じています。
年齢を重ねることで、誰しもが、「老いることに対しての漠然とした不安」「嫌な思い、辛い思い、恥をかく、失敗するなどを無意識に本能的に避ける」「性格特性の尖鋭(元々の性格が、加齢と共により強くなり、前面に出てくる)」「活動性減退(意欲が低下する)」「短気、抑制力低下(我慢できない)」「抑うつ傾向の増大」などの精神的な特徴がみられるようになります。
当院では、認知症の診断、薬剤調整だけではなく、患者さん、御家族が不安なこと、どのような生活環境を希望しているかを相談しながら、環境調整、社会資源の利用も含めたアドバイス、治療を行っています。ご家族だけで悩まないで、まずは、ご相談ください。
認知症の原因となる代表的な疾患
アルツハイマー型認知症
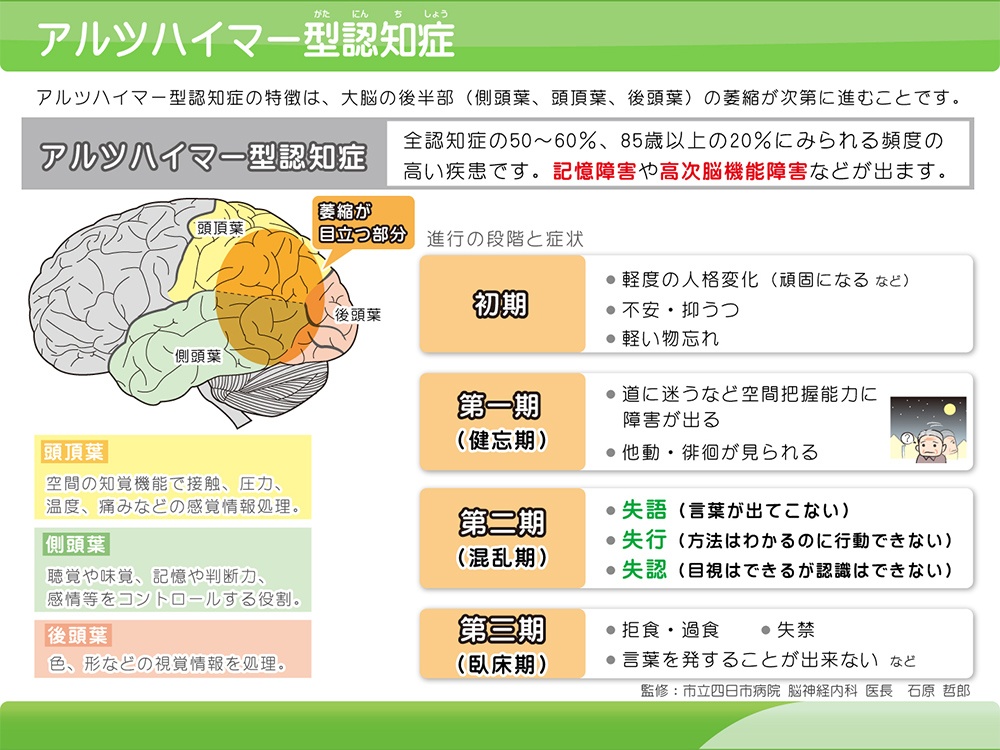
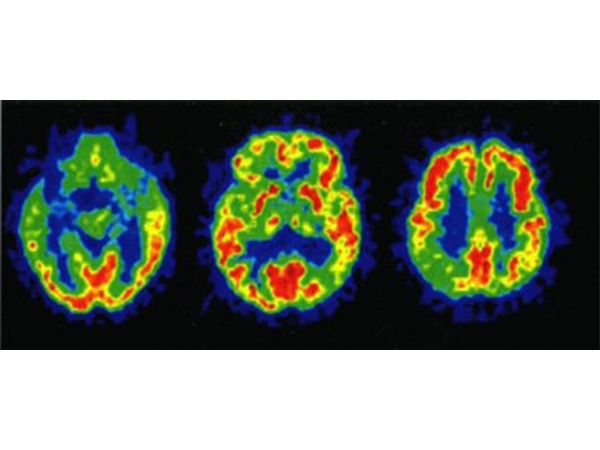
アルツハイマー型認知症とは?
アルツハイマー型認知症は、65歳以上の人では最も多い認知症で、日本国内には300万人程度の患者さんがいます。
脳内でのアミロイドβ(ベータ)という異常な蛋白質の蓄積と神経原線維変化(リン酸化タウ蛋白の蓄積)を特徴とし、脳の神経細胞が徐々に減少し、脳が徐々に萎縮する疾患です。
加齢がアルツハイマー型認知症の最大の要因で、75-79歳頃から急激に患者さん数が増加します。その他のアルツハイマー型認知症の発症リスクとして、運動不足、不規則な食事、喫煙などの生活習慣、高血圧、肥満、糖尿病、脂質異常症などの生活習慣病、うつ病、難聴、低教育などが知られており、加齢以外のリスクの改善により、発症リスクを軽減できます。
2023年12月に、レケンビ (レカネマブ) が早期アルツハイマー病による軽度認知障害(MCI)および軽度認知症の治療薬として国内で承認されました。当院ではレケンビ の投与ができませんが、認知機能の重症度、アルツハイマー型認知症の原因となるアミロイドβの検出の有無、頭部MRI検査所見などから治療の対象になるのかを判断し、治療対象になる可能性があると判断した場合には、投与可能な中核病院へご紹介します。
アルツハイマー型認知症の治療で大切なことは、発症をできる限り防ぎ、軽度認知症の段階で、早期に診断、治療を開始することです。当院では、認知症専門医・指導医、脳神経内科専門医によるもの忘れ外来を行っているので、アルツハイマー型認知症が心配な方は、まずはご相談ください(完全予約制です。WEB予約はこちらのアイコンから予約してください)。
症状・経過
アルツハイマー型認知症での特徴的な症状
- 物盗られ妄想
- 財布などの自分の大切ものを盗られたと訴えます。
- 取り繕い反応
- 上手に相手に話をあわせて、忘れてしまったことを憶えているかのように振る舞います。
- 振り返り兆候
- 問診の際などに、医師からの質問に対し、付き添い者の方を振り向いて確認を求めます。
- 換語困難
- 相手の話の理解ができず、言葉数が減少し、言葉のオウム返しで、同じ言葉を繰り返します。
- 視野空間失認
- 物や空間の認知力が低下して、使い慣れた物がうまく使えなくなります。
- アパシー
- 本人には自覚がないですが、物事に対して、無気力、無関心になります。
アルツハイマー型認知症は、脳の萎縮の進行により、徐々に、様々な症状が出現します。アルツハイマー型認知症では、側頭葉、海馬の萎縮が知られていますが、その他の部位の萎縮も認め、萎縮する部位により、様々な症状を認めます。
アルツハイマー型認知症で最も多くみられる症状は、もの忘れです。アルツハイマー型認知症の方の、もの忘れの特徴としては、もの忘れが増えたことの自覚が本人にはなく、新しいことを覚えられない、体験したことそのものを忘れてしまう、少し前のことや出来事そのものを忘れてしまうことなどです。
もの忘れ以外でも、判断力や言語の理解力の低下、食欲・意欲の低下、興味の減退、怒りっぽい、徘徊など様々な症状を認めます。アルツハイマー型認知症は、初期症状としては、「換語困難」「視野空間失認」が多く、徐々にもの忘れ以外の症状を認めます。
進行期のアルツハイマー型認知症の患者さんでは、内服薬の管理ができない、食事量が減少による栄養状態の悪化、運動量低下による筋力低下、免疫力低下状態になり、感染症(誤嚥性肺炎、褥瘡感染、皮膚感染症、尿路感染症)、転倒による骨折、窒息のリスクが上昇するので、全身の様々な変化に注意が必要です。
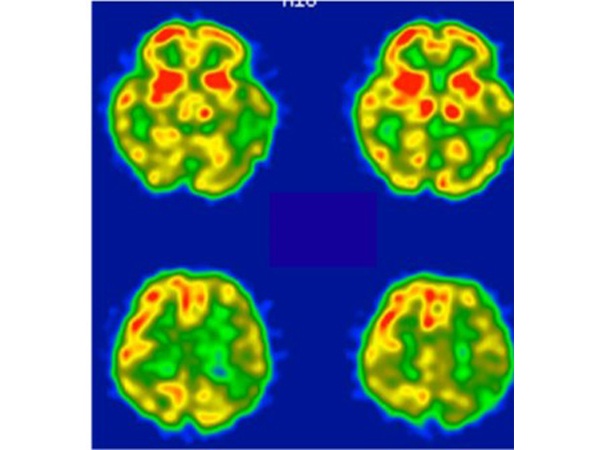
MCI(軽度認知障害)とは?
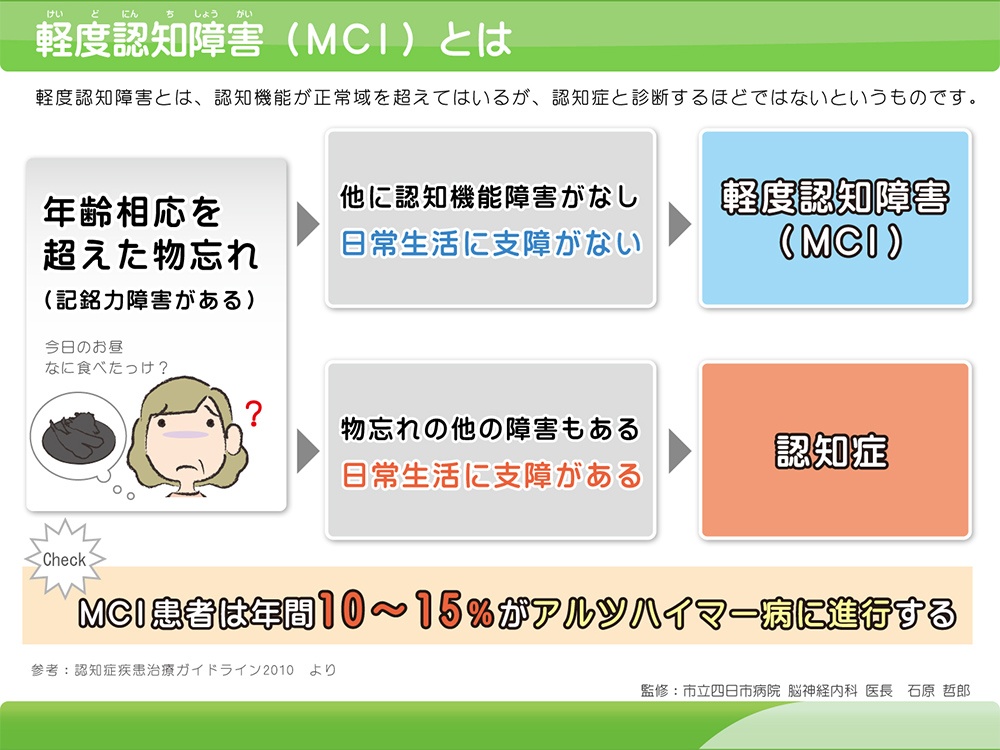
MCI(Mild Cognitive
Impairmen)は、軽度認知障害を意味し、認知症の一歩手前の状態です。65歳以上の15-25%の方がMCIで、原因疾患としてはアルツハイマー型認知症が67%、脳血管性認知症が20%、レビー小体型認知症が4%で、特にアルツハイマー型認知症が原因のMCIの方が増加しています。1年間でMCIの10%が認知症へ移行し、30%の方は正常状態に改善すると報告されています。
MCIの診断には下記を満たす必要があります。
- 本人または家族から記憶障害の訴えがある。
- 日常生活動作は正常。
- 全般的な認知機能は正常。
- 年齢や教育レベルの影響のみでは説明できない記憶障害が存在する。
- 認知症ではない。
初期段階では診断が難しく、他の原因疾患の除外が必要です。現時点では、治療薬の開始は不要ですが、認知症発症のリスクコントロールにより、認知症への以降を防ぐことができる場合があります。
軽度認知障害(MCI)の診断には、認知症と同様に、問診と神経学的診察が重要です。問診、神経学的診察から、必要時には、採血検査、脳波検査、頭部MRI検査、核医学検査、アミロイドPET検査などが必要か検討します。また、2023年12月から、レケンビ (レカネマブ) が早期アルツハイマー病による軽度認知障害(MCI)および軽度認知症の治療薬として投与が可能となりました。MCIが心配、不安な方は、もの忘れ外来でご相談ください (完全予約制です。WEB予約はこちらのアイコンから予約してください)。
検査、診断
アルツハイマー型認知症は、問診、神経学的診察が最も重要で、診断、重症度の評価を行います。症状、経過、ご本人、ご家族が何にどれくらいに困っているか、生活環境、現在の服薬状況、日常生活の様子などをお聞きします。
問診後は、神経学診察を行い、神経症状やもの忘れの程度を評価し、診断、治療薬の選択のため、採血検査、頭部CT、MRI検査などの追加検査を行う場合があります。
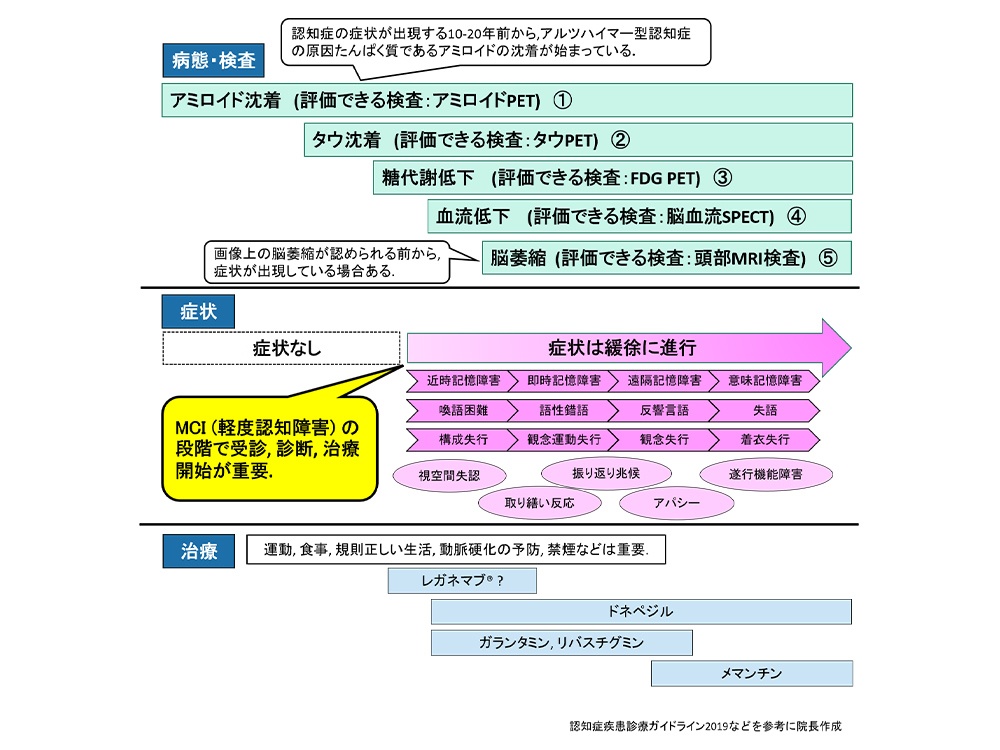
アルツハイマー型認知症の原因となる異常タンパク質であるアミロイドβを評価する目的で行う脳脊髄液検査、アミロイドPET検査などが、初期のアルツハイマー型認知症の診断で有用である可能性も報告されているので、どの検査を行えばよいかお悩みの方もご相談ください。
治療
| 一般名 | ドネペジル | ガランタミン | リバスチグミン | メマンチン |
|---|---|---|---|---|
| 作用機序 | アセチルコリンエステラーゼ阻害作用 |
アセチルコリンエステラーゼ阻害作用、 ニコチン作用ミクログリアによる アミロイドβ貪食作用 |
アセチルコリンエステラーゼ阻害作用、 ブチルコリンエステラーゼ阻害作用 |
NMDA受容体の拮抗作用 |
| 容量、用法 | 5-10 mg(1日1回)内服 | 24 mg(1日2回)内服 | 18 mg(1日1回)貼付 | 5-20 mg 内服 |
| 代謝臓器 | 肝臓 | 肝臓、腎臓 | 肝臓(非CYP) | 腎排泄 |
| 長所 (私見あり) |
長期的な内服で体重減少を抑制。 抑うつ、意欲低下などの陰性のBPSDに有効。 |
脳血管性認知症にも有効。休薬で悪化しにくい。 不安、焦燥感、脱抑制症状に有用。 長期的な内服で体重減少抑制あり。 |
唯一の貼付剤。食欲増進効果あり。 効果が強い可能性あり。 |
行動障害に効果あり。 興奮、易怒性などの陽性BPSDに効果あり。 他剤と作用機序が異なる。 |
| 短所 (私見あり) |
嘔気、下痢などの消化器の症状みられることあり。 休薬により悪化しやすい。 徐脈、失神、QT延長、喘息悪化リスクあり。 |
嘔気、下痢などの消化器の症状みられることあり。 徐脈、失神、QT延長、喘息悪化リスクあり。 1日2回内服のため、服薬管理が難しい場合あり。 |
半減期が短く、効果の持続時間が短い。 |
体重減少することあり。 傾眠、めまい、頭痛、便秘、けいれんの副作用リスクあり。 |
認知症疾患診療ガイドライン2019などを参考に院長作成
アルツハイマー型認知症の治療は、中核症状、周辺症状(BPSD:
Behavioral and psychological symptoms of
dementia)の認知症の行動・心理症状)に分けて治療を行います。
中核症状は、軽度、中等度、重度ごとに使用できる治療薬が異なります。中核症状は、主に記憶障害、見当識障害、実行機能障害が含まれ、治療薬には進行速度を緩やかにする効果があります。
BPSDの症状としては、興奮、不穏、幻覚、物盗られ妄想、不安症状、大声を出す、怒りっぽい、攻撃敵になる、暴力をふるう、昼夜逆転、同じ行動を繰り返す、うつ状態、眠れない、意欲が低下する、ひきこもる、食欲がないなどがあり、症状により治療薬を使用します。幻覚、妄想、不安症状は治療介入により改善が期待できると報告されています。しかし、薬物治療は、不安、悪心、頻脈、尿量低下、傾眠、易怒性、糖尿病悪化などの副作用があり注意が必要です。また、薬剤が効きすぎで、1日寝てしまう、ふらつきが強く歩けなくなるなども少なくないため、他疾患での薬剤の種類や量をみながら、なるべく少ない種類で、ライフスタイルに適した薬剤を選択する必要があります。
薬物以外の治療として、運動療法でのADL改善、音楽療法で行動心理症状、BPSD、不安、抑うつ症状の改善、認知行動療法での不安の改善などが報告されています。薬物治療だけではなく、外出、運動、食事を適度に行い、多くの方とコミニュケーションをとることが、アルツハイマー型認知症では欠かせません。ご本人、ご家族と相談しながら、適切な治療を選択します。
新規のアルツハイマー型認知症の治療薬:レカネマブ
2023年12月から、レケンビ (レカネマブ) がアルツハイマー病による軽度認知障害(MCI)および軽度認知症の治療薬として投与が可能となりました。2週間ごとに注射する薬剤で、認知機能の低下を遅らせる効果があることが示された初めてのアルツハイマー型認知症の治療薬です。レカネマブは、アルツハイマー型認知症の原因となる異常タンパク質であるアミロイドβをターゲットとする治療薬ですが、アルツハイマー型認知症の病態、原因は解明されていない点も多く、アミロイドβのみがアルツハイマー型認知症の原因ではなく、様々な異常なたんぱく質が相互に関与し、発症、進行していると考えられています。レガネマブも、全てのアルツハイマー型認知症の患者さんに充分な認知機能抑制効果があるのではなく、早期アルツハイマー型認知症の方のみで認知機能障害の改善効果を認めています。
今後のアルツハイマー型認知症の治療は、今まで以上に早期に診断し、レカネマブの治療が可能かも含めて治療方針を判断することが重要になります。
当院では、認知症専門医・指導医、脳神経内科専門医によるもの忘れ外来を行っているので、レカネマブの投与対象になるアルツハイマー型認知症、軽度認知障害が心配な方は、もの忘れ外来ではご相談ください (完全予約制です。WEB予約はこちらのアイコンから予約してください)。
レケンビの投与患者基準
- 患者本人及び家族・介護者の、安全性に関する内容も踏まえ本剤による治療意思が確認されている患者
- 以下に示す本剤の禁忌に該当しないことが確認された患者
- 本剤の成分に対し重篤な過敏症の既往歴がある患者
- 本剤投与開始前に血管原性脳浮腫、5個以上の脳微小出血、脳表ヘモジデリン沈着症又は1cmを超える脳出血が認められる患者
- MRI検査(1.5 Tesla以上)が実施可能であることが確認された患者
- 認知機能の低下及び臨床症状の重症度範囲が以下の(a)及び(b)の両方を満たすことが、投与開始前1か月以内の期間を目安に確認されていること。
(a) 認知機能評価 MMSEスコア 22点以上
(b) 臨床認知症尺度 CDR全般スコア 0.5又は1 - ①-④を満たすことを確認した上で、アミロイドPET又は脳脊髄液(CSF)検査を実施し、Aβ病理を示唆する所見が確認されていること。 以上の①-⑤が必須項目になります。その他、抗血栓薬使用の有無、併存症なども含め、治療適応の有無を検討します。治療適応が可能と判断した場合は、レケンビ®の投与可能な病院へご紹介します。
レビー小体型認知症
レビー小体型認知症の診断基準
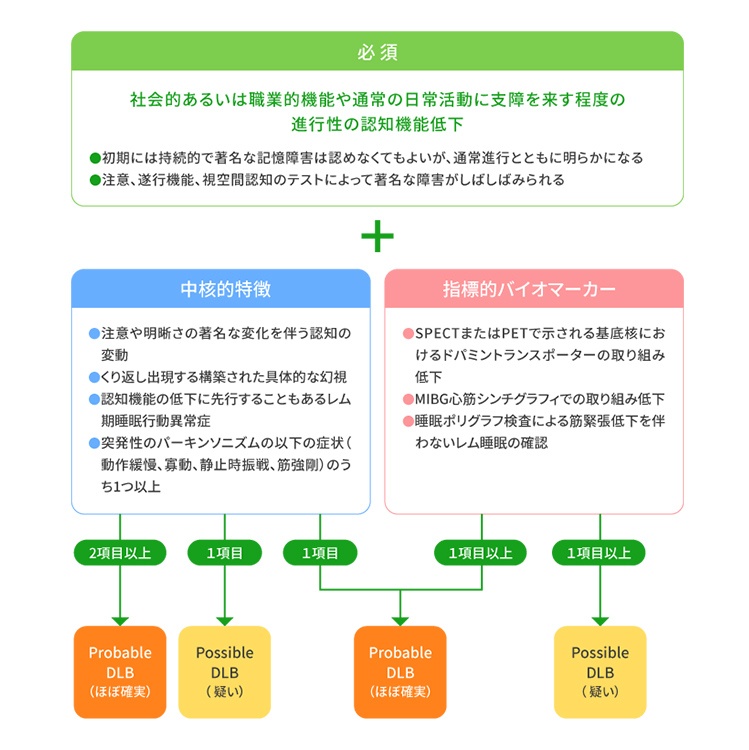
レビー小体型認知症で多い症状
- パーキンソン症状(動作緩慢、安静時振戦、固縮、姿勢反射障害)
- 変動する見当識障害
- 嗅覚障害(匂いを感じにくい、変な匂いがする)
- 3日以上の便秘
- 日中の眠気、レム睡眠行動障害
- 繰り返す幻視、錯視(壁のしみ、雲などが人の顔や動物の姿にみえる。)
レビー小体型認知症とは
α-シヌクレインという異常な蛋白質が神経細胞に蓄積し、レビー小体が形成されることで発症します。初期に脳幹にレビー小体が形成されるのがパーキンソン病、視覚や認知機能の神経にレビー小体が形成されるのがレビー小体型認知症です。両者の違いは、レビー小体の初期の形成部位のみであり、パーキンソン病、レビー小体型認知症をまとめてレビー小体病として扱われている場合もあります。
パーキンソン病についてはこちらレビー小体型認知症の特徴
生々しく実在感のある幻覚、変動する意識レベル(急に受け答えできなくなる、気分にムラがある)、抗精神病薬への過剰反応(内服薬が効きすぎて興奮したり、過剰に眠くなったりする)、気分の落ち込みなどの精神症状、動作が遅い、手足が固い、関節が固い、転びやすいなどのパーキンソン病の症状を伴うことなどがあります。
レビー小体型認知症の診断
採血検査、頭部MRI検査、核医学検査(Dat
Scan検査、SPECT検査、MIBG心筋シンチグラフィー)、ポリソミノグラフィー検査などを行い、アルツハイマー型認知症、脳血管性認知症、精神疾患、前頭側頭型認知症、進行性核上性麻痺、大脳皮質基底核変性症、多系統萎縮症などの鑑別を行います。
頭部MRI検査上の背側脳幹の萎縮、Dat
scan検査上のドーパミントランスポーターの低下、SPECT検査上の後頭葉での血流低下、線条体での相対的な血流上昇(singulate
island
sign)、ポリソミノグラフィー上の筋緊張を伴わないレム睡眠などが、レビー小体型認知症の特徴的な検査所見として知られています。
しかし、あくまで検査は、診断の補助であり、診断には、症状、経過の問診、神経症状の診察が重要です。レビー小体型認知症の患者さんでは、幻覚、興奮などの精神症状が強くても、記憶や見当識が保たれており、パーキンソン症状などの運動症状も認めるため、介護者や家族に負担が大きいケースもあります。また、アルツハイマー型認知症、脳血管性認知症と合併していることもあり注意が必要です。
レビー小体型認知症は、向精神病薬、パーキンソン病治療薬の開始により、幻覚、興奮などの精神症状が悪化する場合があるため、慎重に治療薬を選択する必要があります。レビー小体型認知症が心配な方は、お気軽にご相談ください。
脳血管性認知症
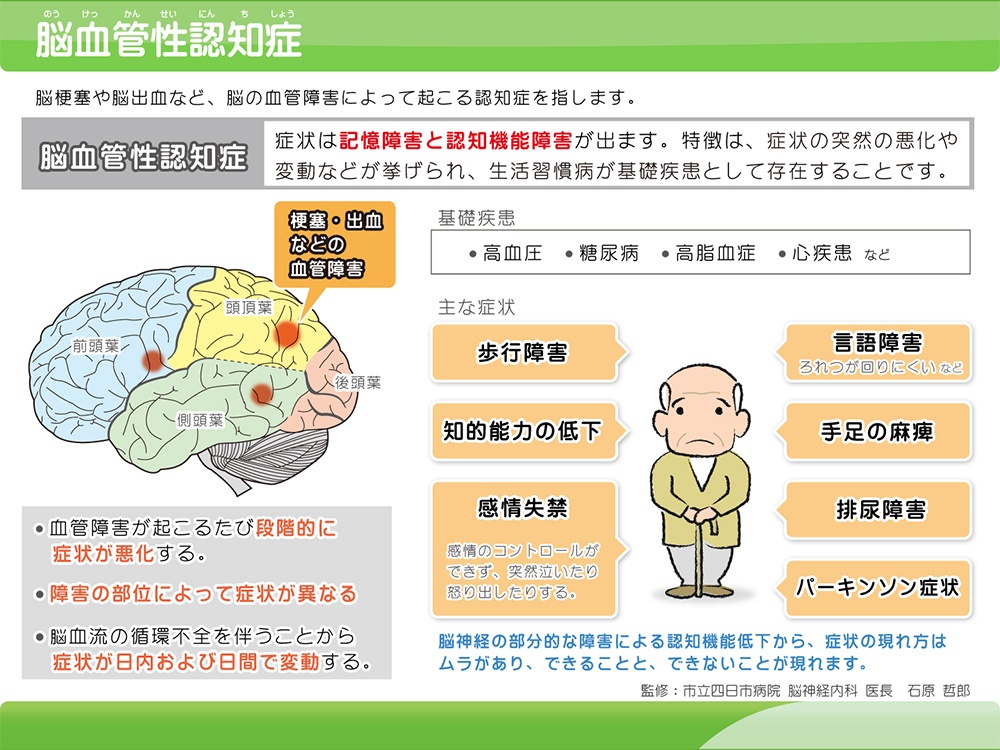
症状
- 性格が変わった。(抑うつ、怒りっぽい、我慢ができない)
- 歩き方がおかしい、手足が震える、運動麻痺、知覚麻痺、言語障害がある。
- できることとできないことの差が大きい(まだら認知症)。
- 症状の変動が大きい。
- 感情のコントロール、我慢ができない。
- 怒りや悲しみなどが表出しやすくなる(感情失禁)。
脳血管性認知症とは
認知症の原因疾患の第3位です。65歳以下の認知症の原因疾患の中では1位であり、若い方で「もの忘れ」が目立つ方は、注意が必要です。また、アルツハイマー型認知症と合併すると、認知機能障害が更に進行しやすくなります。脳血管性認知症は、脳梗塞、脳出血、くも膜下出血などの脳卒中によって発症し、脳卒中の発症部位、程度によって、顔面や手足の麻痺、歩行障害などの症状を伴う場合もます。
脳卒中についてはこちらしかし、明らかな脳卒中の既往がなくても、不適切な食生活、運動不足、喫煙、過度の飲酒、過剰なストレスなどの不適切な生活習慣、高血圧、脂質異常症、糖尿病などがあると、頸部や頭蓋内の動脈硬化が進行し、脳血管性認知症にともなう、脳梗塞、脳萎縮の進行を場合もあります。
生活習慣病についてはこちら
頭部MRI検査で、「かくれ脳梗塞」が指摘された場合には、脳血管性認知症へ移行する可能性があり注意が必要です。「かくれ脳梗塞」では、抗血栓薬(血液をサラサラにする薬)は原則、不要ですが、頸部や頭蓋内の動脈硬化による狭窄が強く、脳梗塞の発症リスクが高い場合には、抗血栓薬を開始する場合があります。抗血栓薬は、脳出血、胃潰瘍など出血イベントリスクを上昇させる副作用があるため、開始の有無は慎重な検討が必要です。
脳血管性認知症で、最も重要なことは、定期的な診察、検査での早期発見、生活習慣病の治療です。また、アルツハイマー型認知症と合併している場合には、アルツハイマー型認知症治療薬のガランタミンが有効という報告もあります。
当院では、皆様のかかりつけ医として、脳血管性認知症の早期発見、内服治療、食事、運動療法などによる生活習慣病の予防、治療に取り組んでいるので、お気軽にご相談ください。
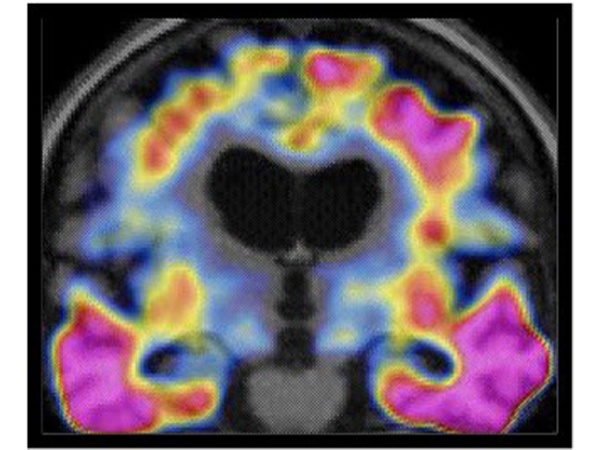
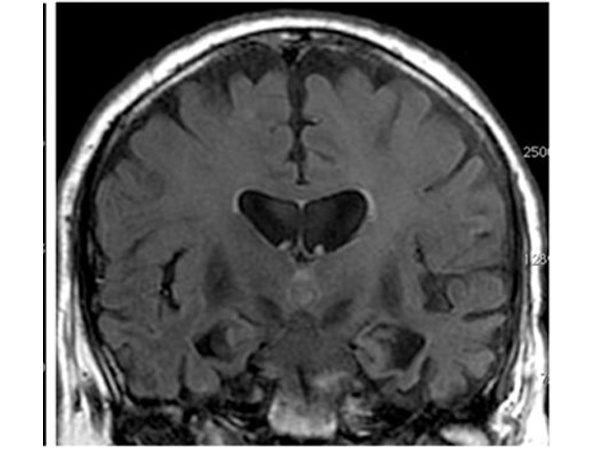
アミロイドアンギオパチー(脳アミロイド血管症)
アミロイドアンギオパチーとは
年齢と共に増加し、90歳以上では74%にも達するという報告もあります。頭部MRI検査で発見されることが多く、脳梗塞、脳出血、認知症の原因となります。
アミロイドアンギオパチーでは、アルツハイマー型認知症と同様に、アミロイドβという異常タンパク質が脳内に増加します。
アミロイドβの中でも、アルツハイマー型認知症ではアミロイドβ42、アミロイドアンギオパチーではβ40が蓄積し、両者は合併することもあります。
アミロイドアンギオパチーでは、アミロイドβ42が脳血管壁に沈着した後に、アミロイドβ40が蓄積し、血管の壁は破れやすくなり、脳梗塞、脳出血、脳血管性認知症が発症しやすくなります。
また、軽微な外傷による脳出血、硬膜下血腫が起こりやすくなり、抗血栓薬(血液をさらさらにする内服薬)の併用でさらに、リスクが上昇します。高齢者で脳出血を繰り返す患者さんでは、
抗血栓薬を開始する際に注意をする必要があります。
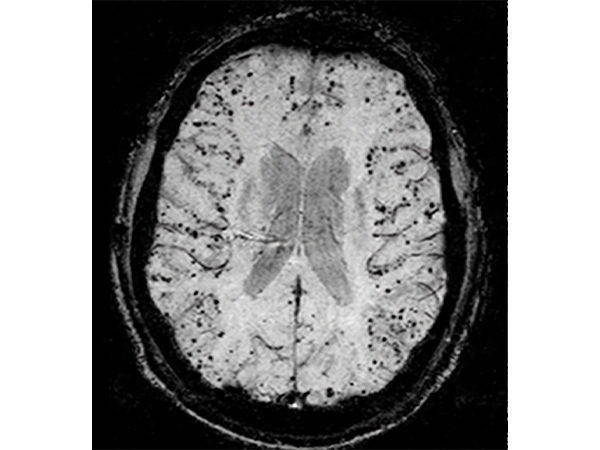
アミロイドアンギオパチーの頭部MRI画像
治療
アミロイドアンギオパチーの進行予防には、厳密な血圧管理が最も重要です。
アミロイドアンギオパチーが原因の認知症では、ステロイド、免疫抑制剤による治療で症状が改善するケースもありますので、心配な方は、ご相談ください。
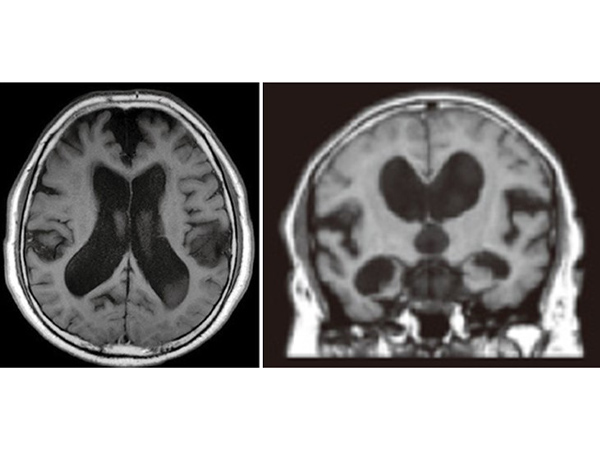
正常圧水頭症:治る認知症
特徴的な3大症状
- 歩行障害
- 小幅で足を引きずるように歩き、転びやすくなる。
- 尿失禁
- 排尿のコントロールが難しくなり、排尿を我慢することができなくなる。
- 認知症
- 短期記憶の障害、関心の欠如、気分の変化など。
正常圧水頭症は、脳室と呼ばれる脳の空洞で脳脊髄液の産生、循環、吸収がうまくできなくなり、脳室内に脳脊髄液が過剰に貯留し発症します。60-70歳代の高齢者に発症することが多く、脳血管性認知症、レビー小体型認知症、パーキンソン病、進行性核上性麻痺、大脳皮質基底核変性症などとの鑑別が必要です。症状に加え、頭部CT検査、MRI検査での左右対称の脳室の拡大、高位円蓋部の脳溝の狭小化、脳血流検査での異常血流の評価などが特徴的な画像検査として知られています。
症状、経過、検査所見から、正常圧水頭症を疑った場合には、脳脊髄液検査を行い、髄液圧が正常、認知機能、歩行速度などの改善を認めれば(tap
test)、正常圧水頭症と診断されます。正常圧水頭症とされた場合には、髄液シャント術という手術を行い、脳室に過剰に貯留した脳脊髄液を減少させます。認知機能、歩行障害が日常生活に困らないレベルまで改善することができます。手術により改善が期待できる認知症なので、もの忘れ以外に、歩行障害や尿失禁を合併している方は、ご相談ください。
65歳未満で発症する認知症は、若年性認知症と呼ばれており、全国で3.57万人(18-64歳:50.9人
/
10万人)の患者様がいると言われています。男性にやや多く、原因疾患としては、脳血管性認知症が40%と最多、次いで、アルツハイマー型認知症が25%と報告されています。
若年性認知症の初期症状は、非典型であったり、頭部MRI検査上の異常所見を認めない場合もあり、診断が遅れたり、誤診されるケースも少なくないです。高齢者の方の認知症と比べ、薬物の副作用、神経梅毒、AIDS、髄膜炎などの感染症、甲状腺機能異常、橋本脳症、アジソン病などの内分泌疾患、ウェルニッケ脳症、ビタミンB12欠乏症、葉酸欠乏などのビタミン欠乏症、自己免疫性脳炎、多発性硬化症、てんかんなどの内科疾患が原因の場合も多く、治療で症状が大きく改善する場合もあります。
「若いからきっと大丈夫」「頭部MRI検査で異常ないから大丈夫」などの自己判断せず、気になる方は、まずはご相談ください。
